Estudo revela os altos e baixos do diabetes no dia a dia | Veja Saúde
Há quase 100 anos, cientistas canadenses fizeram uma das maiores descobertas da história da medicina: identificaram um hormônio essencial à sobrevivência de qualquer ser humano, a insulina. Graças a seu achado, não só entendemos melhor de que forma o organismo aproveita a glicose das refeições como foi dada a largada para o tratamento de uma doença que, naquela época, era letal, o diabetes.
Um século depois, o avanço nas pesquisas e no setor farmacêutico permitiu que milhões de pessoas com o problema pudessem viver anos e anos de forma digna. Se no passado as injeções empregavam hormônios extraídos de animais e dependiam de agulhas grossas e dolorosas, hoje as moléculas concebidas em laboratório e as canetas de aplicação com ponta finíssima tornaram o dia a dia mais tranquilo.
Mas isso não significa que acabaram os desafios. Até porque não existe uma pílula (ou injeção) mágica que cure o diabetes. Seu controle depende de conscientização, uso correto das medicações e adoção de hábitos saudáveis. E é aí que batemos de frente com as dificuldades que perseguem a rotina de pacientes e familiares.
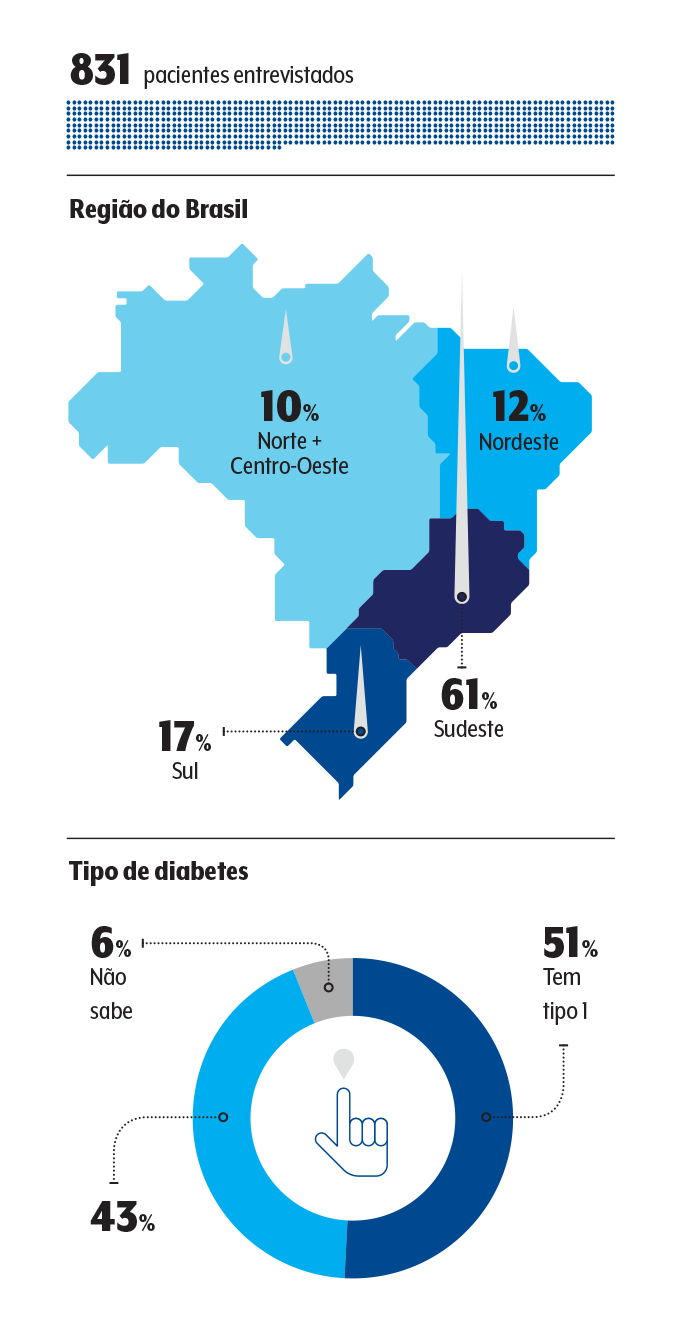
Para entender o impacto da doença, as falhas e barreiras ao tratamento e outras percepções e comportamentos dos brasileiros que convivem com a condição e o uso de insulina, VEJA SAÚDE e o núcleo de Inteligência de Mercado do Grupo Abril realizaram, com o apoio da Novo Nordisk, a pesquisa “Os Altos e Baixos do Diabetes na Família Brasileira”.
Por meio de questionários respondidos pela internet por mais de 1 300 pessoas com diabetes tipo 1 e tipo 2 e esposos, filhos ou pais de pacientes, o estudo pinta um panorama do que pode ou precisa mudar no rol de cuidados a fim de melhorar a saúde de quem tem a doença e o bem-estar da casa toda. “A pesquisa mostra gargalos de educação ao paciente e traz informações úteis não só para empoderá-lo mas também para conscientizar quem está no seu entorno”, avalia o endocrinologista, curador do projeto e colunista de VEJA SAÚDE, Carlos Eduardo Barra Couri.
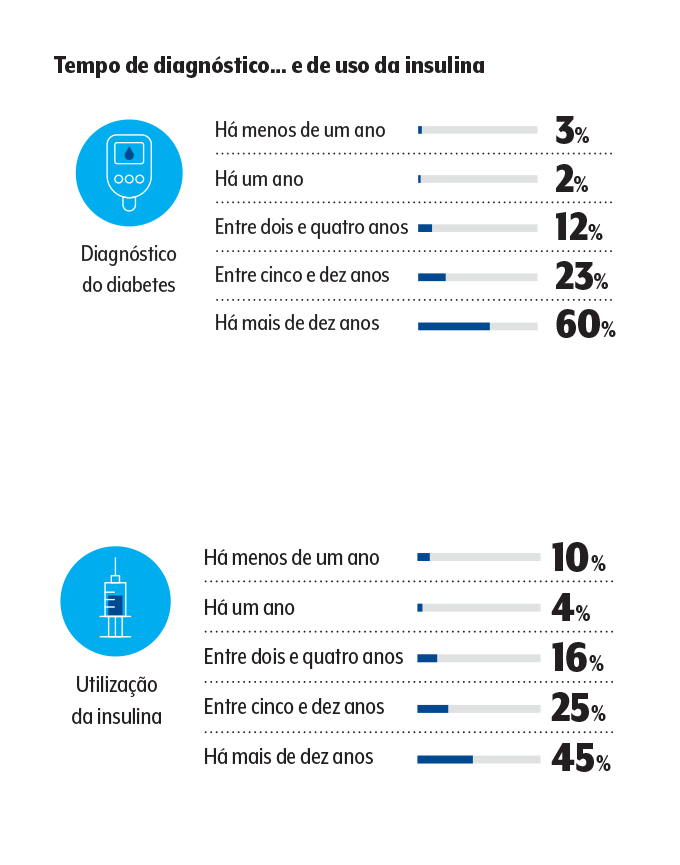
“E nos convoca como médicos a aprimorar a orientação dada em consultório e por outras vias”, completa o também coordenador do Endodebate, evento em que o levantamento foi apresentado virtualmente a mais de 3 mil profissionais. A maioria dos pacientes entrevistados tem pelo menos cinco anos de diagnóstico e uso da insulina, o que pressupõe maior conhecimento e prática com o tratamento. Ainda assim, foram identificadas situações preocupantes envolvendo a aplicação correta do hormônio, a monitorização da glicose, o manejo da hipoglicemia e a adesão a hábitos bem-vindos.
Uso de insulina: entre falhas e barreiras
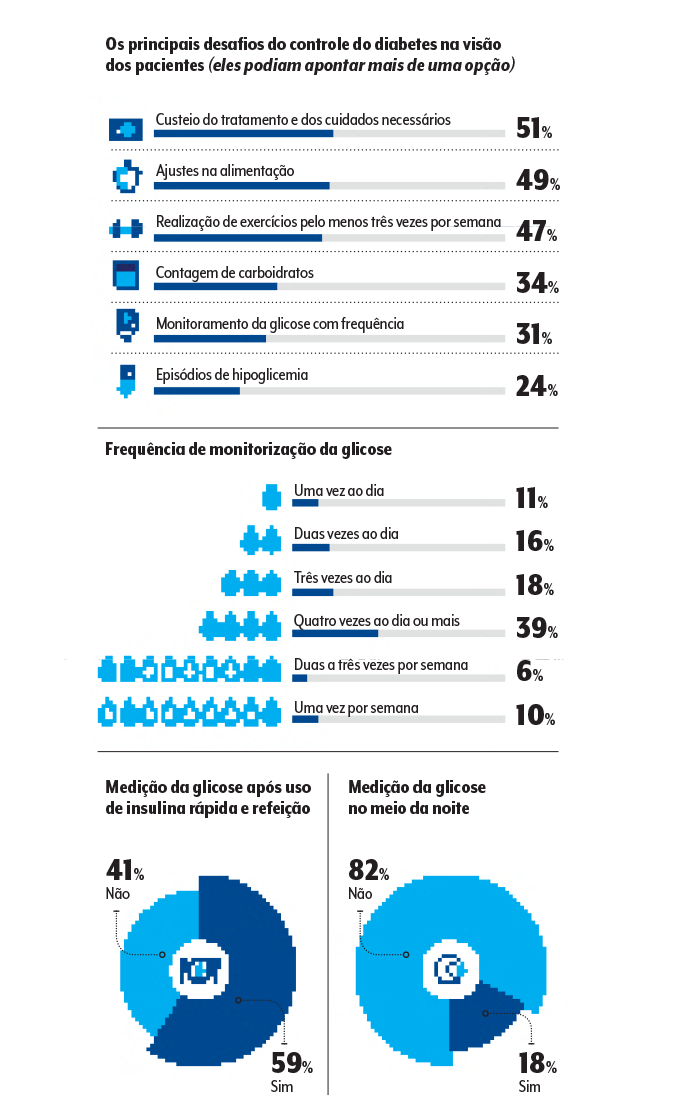
“A pesquisa mostra que boa parte dos pacientes com diabetes reconhece as atitudes que ajudam a controlar o problema mas não está conseguindo aplicá-las na rotina”, conclui Couri, que é pesquisador da Faculdade de Medicina de Ribeirão Preto da Universidade de São Paulo (USP). Esse paradoxo entre o conhecimento e o hábito se faz sentir no passo a passo do tratamento e no próprio estilo de vida — quase metade dos respondentes enxerga na alimentação e na prática de exercícios os maiores desafios para o controle da doença.
O próprio uso da insulina ainda está cercado de erros, vícios e obstáculos. Para quem não está familiarizado com o assunto, cabe esclarecer que as insulinas, receitadas para todos os indivíduos com diabetes tipo 1 e geralmente a quem convive há mais tempo com o tipo 2, se dividem em medicações de ação lenta e ação rápida.
A primeira classe tem um efeito de longo alcance durante 12 ou 24 horas; a segunda se presta a mandar a glicose para as células assim que o indivíduo se alimenta. A insulina rápida deve ser aplicada cerca de 15 minutos antes da refeição e pede que o paciente fique de olho na glicemia nesse período e calcule a dose correta de acordo com o que vai ser consumido.
E tem que fazer isso sempre para não injetar nem hormônio de menos — o que deixará açúcar sobrando no sangue — nem de mais, o que pode resultar em quedas acentuadas, as hipoglicemias.
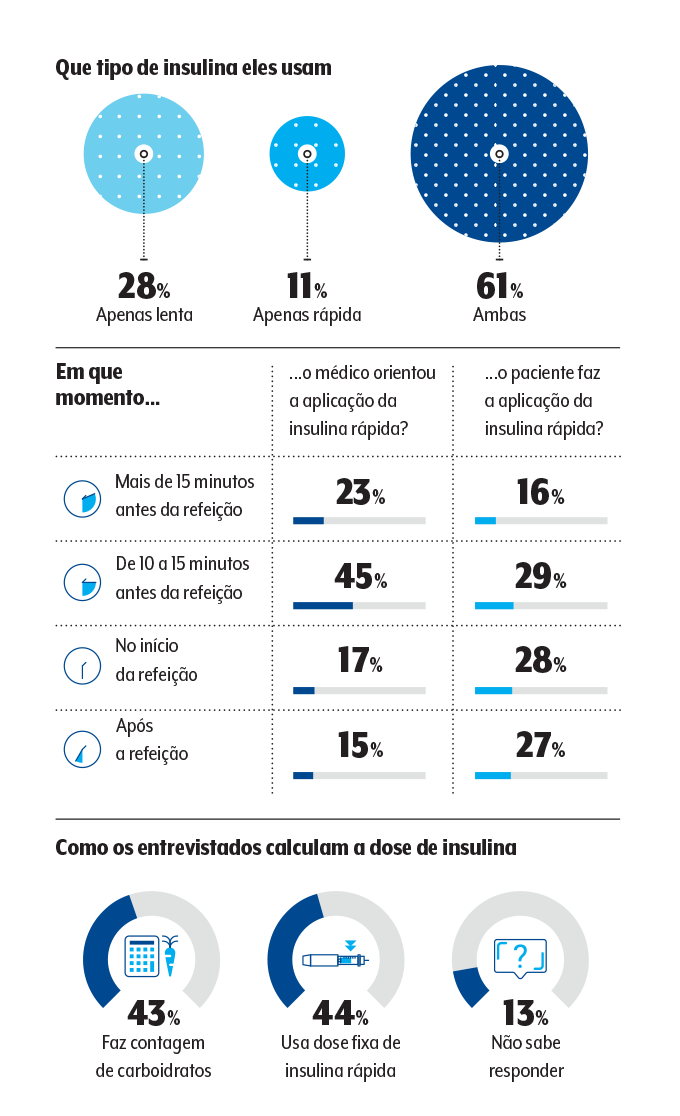
No levantamento, chama a atenção que é expressivo o número de pessoas que não aplicam no momento certo e 44% se valem de uma dose fixa da medicação, isto é, não reajustam de acordo com a necessidade daquele momento. “Outro ponto é que a maioria não faz contagem de carboidratos, um cálculo voltado às refeições para definir a dose de insulina e para o qual já existem até aplicativos no celular”, observa Couri.
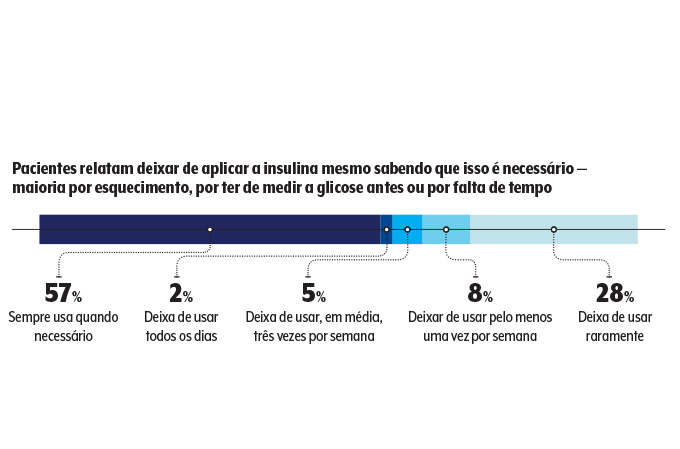
Além disso, 43% dos participantes admitem não utilizar a injeção em algumas circunstâncias, a maioria por esquecimento. “Tudo isso aumenta o risco de efeitos imediatos do descontrole da doença, como hipoglicemias, e de complicações no longo prazo, caso de problemas no coração, nos olhos, nos rins…”, alerta o médico.
Outro dado crítico é o monitoramento da glicose aquém do ideal: 60% checam o valor menos de quatro vezes ao dia; 82% não o fazem no meio da noite, período em que podem ocorrer episódios de hipoglicemia; e 41% não medem após as refeições. Para quem faz uso de insulina rápida, esse descuido pode impactar diretamente o êxito do tratamento e seus efeitos colaterais, como as famigeradas quedas bruscas nos níveis de glicose no sangue.
Nem todo diabetes é igual
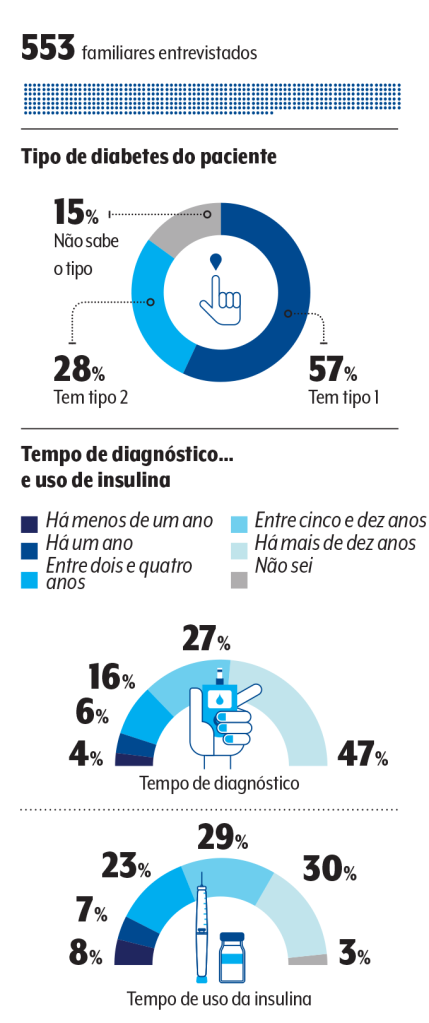
Embora levem o mesmo nome, diabetes tipo 1 e tipo 2 são doenças diferentes. No primeiro, que tende a ser detectado na infância ou adolescência, o sistema imune se volta contra o pâncreas, nossa fábrica de insulina, que deixa de produzir o hormônio — aí tem que aplicar a medicação desde o início.
O tipo 2 é aquele que costuma aparecer com a idade ou com o ganho de peso. No começo, é domado com estilo de vida e comprimidos, mas existe a perspectiva de que o médico tenha de convocar a insulina quando o pâncreas não dá mais conta do recado.
Na pesquisa “Os Altos e Baixos do Diabetes na Família Brasileira”, como apontado, foram ouvidas pessoas com ambas as condições. Embora pacientes com diabetes tipo 1 sofram mais com as hipoglicemias, o estudo mostra que eles estão mais cientes e ativos no tratamento.
O fantasma da hipoglicemia
Não medir a glicose nem usar a insulina como manda o figurino é um prato cheio para um tormento na vida de quem tem diabetes (e seus familiares): as hipoglicemias. Elas aparecem quando a glicose fica abaixo de 70 mg/dl e, embora nem sempre deem sintomas, costumam se manifestar com suor frio, tremores, sensação de mal-estar e até perda de consciência.
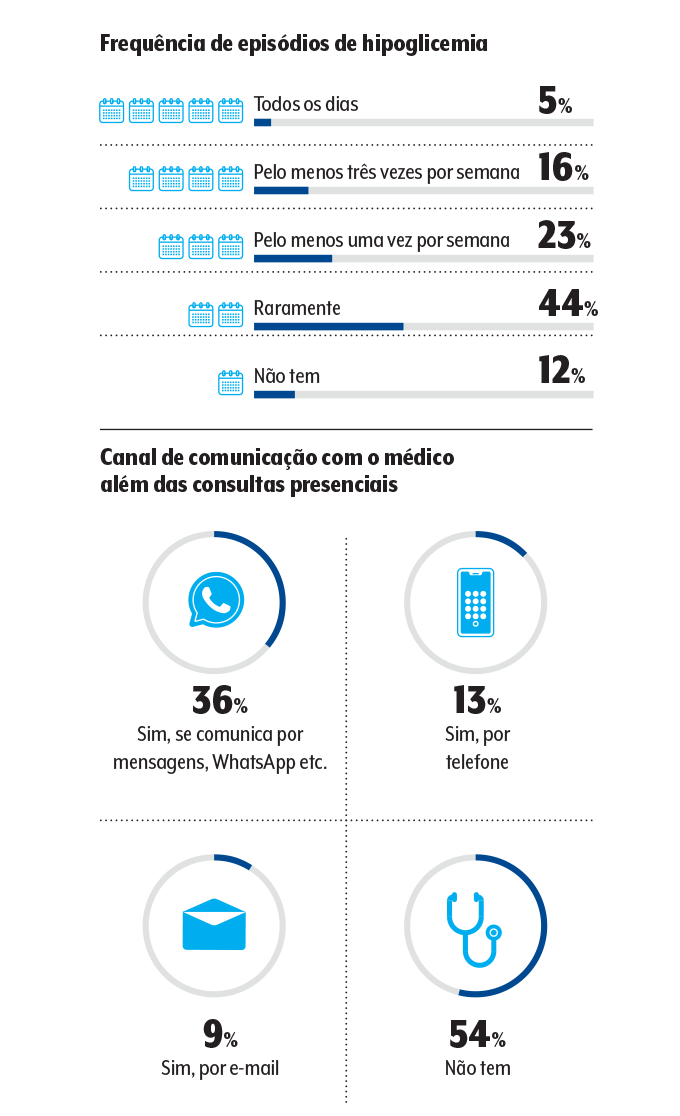
Na pesquisa, quatro em cada dez pacientes relatam ter episódios pelo menos uma vez por semana. “O que complica ainda mais é que muitas pessoas dizem passar por isso quando estão trabalhando, se exercitando ou dirigindo”, assinala Couri.
“Embora não tenhamos de medir esforços para evitar a hipoglicemia, é muito difícil que ela não apareça quando saímos da rotina”, avalia Vanessa Pirolo, coordenadora de advocacy da Associação de Diabetes Juvenil (ADJ ). A jornalista e ativista fala com a experiência e a propriedade de quem convive com o diabetes tipo 1 e o uso de insulina há duas décadas, desde os 18 anos.
Para manter a doença sob rédeas curtas e minimizar o risco de hipo, ela mede a glicose no mínimo sete vezes ao dia e fica esperta a qualquer mudança no cotidiano. “Se eu pedir pizza em um local diferente do habitual, preciso me ajustar e permanecer mais atenta”, exemplifica.
Vanessa, que também é coautora do livro Doenças Crônicas – Saiba como Prevenir! (Editora Labrador), vê com aflição o achado do estudo de que mais de 20% dos pacientes só consideram uma hipo quando o açúcar despenca para menos de 54 mg/dl: “Isso mostra que algumas pessoas não sabem que decisão tomar com o valor da glicose”.
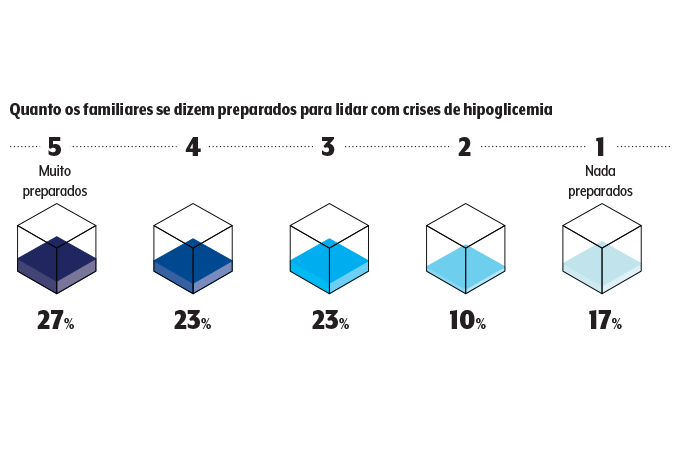
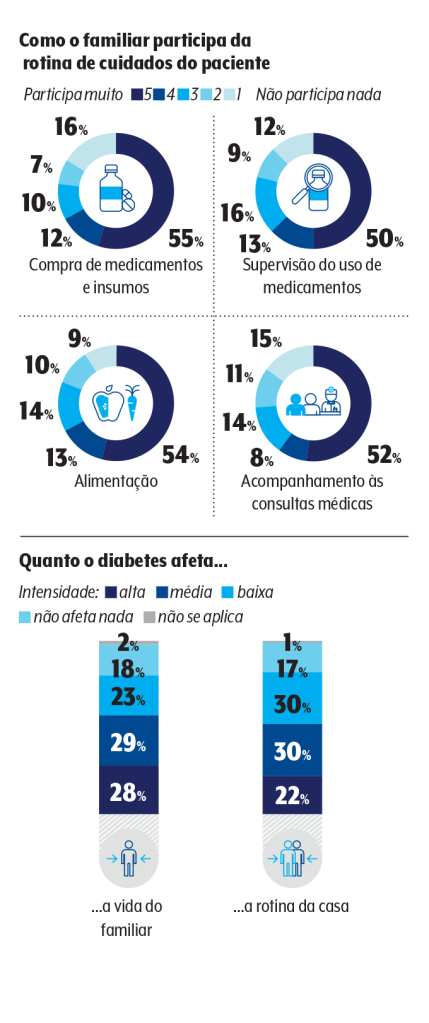
Os episódios de hipoglicemia no escritório, na academia e até no trânsito também nos remetem à necessidade de preparar melhor o círculo social para que as pessoas saibam identificar um episódio do tipo. Segundo os participantes, há muito a ser feito nesse sentido. Os próprios familiares reconhecem que necessitam ser mais bem treinados: metade diz não estar totalmente apta a lidar com uma crise.
Diante de uma hipo, os especialistas sugerem dar ao paciente uma fonte de glicose quanto antes, de preferência o sachê de açúcar líquido. “É fundamental que o paciente saia de casa munido disso e da carteirinha de identificação de que tem diabetes, pontos que deixaram a desejar em nossa pesquisa”, nota o pesquisador da USP.
Olha o coração!
No estudo, pacientes e familiares foram convidados a apontar quais complicações do diabetes mais despertavam medo neles. Para quem tem a doença, o primeiro lugar ficou com os problemas de visão, seguidos por amputação e insuficiência renal. Na família, lideraram as crises de hipoglicemia.
Contudo, em ambos os grupos, as doenças cardiovasculares não ficaram no topo das preocupações. “Precisamos reverter essa percepção, uma vez que os problemas do coração são a principal causa de morte entre quem tem diabetes”, interpreta Couri.
É que, com o tempo, o excesso de açúcar no sangue pode lesar os vasos. Quando isso se soma a fatores como hipertensão e colesterol alto, decola o risco de infarto, AVC e outros perigos pelas artérias.
A orientação do médico
Convenhamos que não é fácil aderir a tantas recomendações no dia a dia, mas as vantagens para a saúde mostram que vale a pena o investimento. No entanto, para que as pessoas com diabetes entendam como se cuidar e saibam lidar com as individualidades no tratamento, a orientação médica também é decisiva.
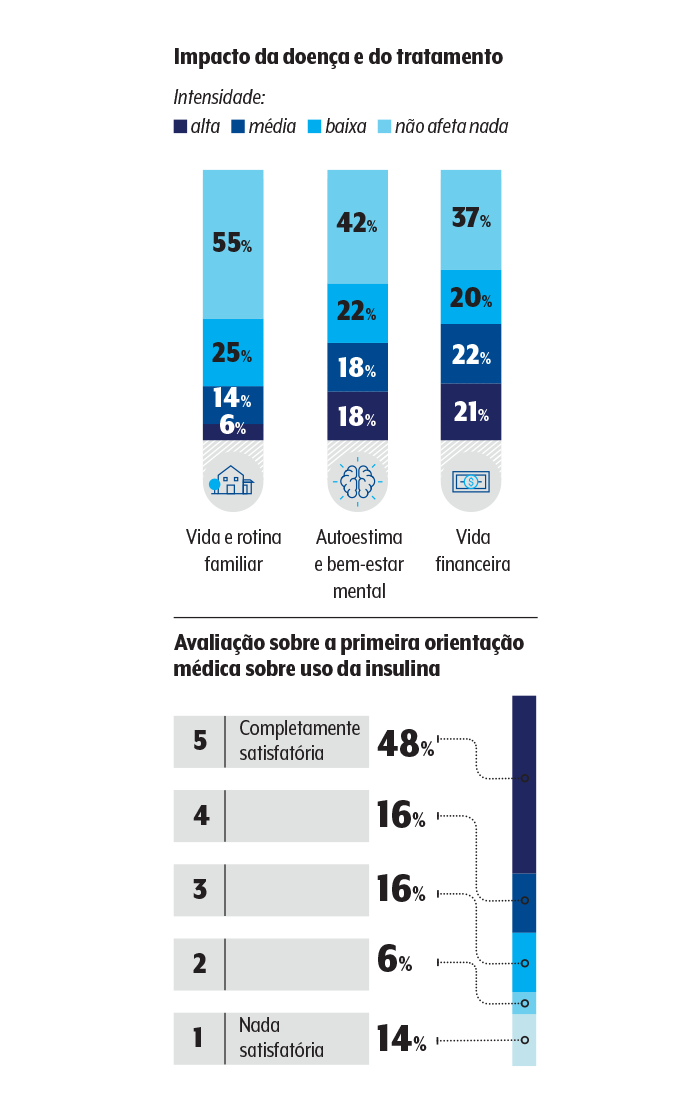
E aí o bicho pega! Mais da metade dos pacientes diz não ter um canal de comunicação com o médico além das consultas presenciais — como é que ele vai ter certeza do reajuste da dose de insulina sem falar com o doutor? E 36% afirmam que a primeira consulta não foi satisfatória em relação às explicações sobre a aplicação do hormônio.
“Uma consulta detalhada e o contato com o médico fazem diferença no controle da doença, mas sabemos que nem todo brasileiro tem acesso a isso”, analisa o coordenador do Endodebate. Vanessa lembra que, no SUS, dificilmente o paciente terá mais de 15 minutos com o profissional e sairá com seu número de celular. “Precisamos educar paciente e médico e investir em uma abordagem multidisciplinar”, defende a representante da ADJ, que batalha para ampliar o acesso dos pacientes a informação e medicamentos.
O papel da família
Nesse contexto todo, a família é capaz de ajudar. A pesquisa sugere que, da mesma forma que ela é impactada pela doença e seu tratamento, pais, filhos e esposos participam da rotina de cuidados e podem auxiliar a criar um ambiente propício a bons hábitos e adesão às prescrições médicas.
“Eu brinco que, se há um paciente com diabetes em casa, a família tem de virar diabética. Isso significa que ela deve atuar não só na aceitação e na realização do tratamento mas também na adoção de comportamentos saudáveis”, argumenta Couri. “Fazer exercícios, dormir direito e comer de forma equilibrada valem tanto para quem tem como para quem não tem diabetes.”
O abraço da família e o empoderamento do paciente contam pontos até quando o dia a dia vira de cabeça pra baixo, como na pandemia do coronavírus. “O estresse da quarentena me fez atacar a despensa e comer mais. Para dar conta da glicose, tive de aumentar a insulina. Com mais insulina, fiquei com mais fome, ganhei peso e tive hiperglicemia. Mas retomei o controle sobre a rotina, a alimentação e a atividade física, e as coisas melhoraram”, compartilha Vanessa.
Ora, o (auto)conhecimento também faz parte da receita de sucesso contra o diabetes. Hoje e lá na frente.



